Khi bạn mắc hai loại ung thư riêng biệt
Bạn có thể bị ung thư hai lần - thậm chí là cùng một lúc. Sau đây là những điều cần biết về chẩn đoán, điều trị và nguy cơ của bạn.


Ung thư ống dẫn sữa là loại ung thư vú phổ biến bắt đầu từ các tế bào lót ống dẫn sữa, có chức năng dẫn sữa mẹ đến núm vú.
Có hai loại:
Các triệu chứng, chẩn đoán và phương pháp điều trị của mỗi loại đều khác nhau.
Ung thư ống dẫn xâm lấn (hoặc thâm nhiễm) (IDC) chiếm khoảng 80% trong số tất cả các trường hợp ung thư vú xâm lấn.
Nó bắt đầu từ các tế bào của ống dẫn sữa, sau đó phát triển qua thành ống dẫn và vào mô vú xung quanh . Nó cũng có thể lan sang các bộ phận khác của cơ thể bạn.
Nguyên nhân và yếu tố nguy cơ của IDC
Người ta không biết chính xác nguyên nhân gây ra từng trường hợp ung thư vú. Nhưng chúng ta biết nhiều yếu tố nguy cơ đối với các loại ung thư này, bao gồm lối sống, hormone và tiền sử gia đình. Các tế bào vú bình thường có thể trở thành ung thư do những thay đổi (hoặc đột biến) trong gen. Nhưng chỉ có khoảng 1 trong 10 trường hợp ung thư vú (10%) có liên quan đến các gen bất thường đã biết được di truyền hoặc truyền từ cha mẹ. Hầu hết các bệnh ung thư vú (khoảng 90%) phát triển từ những thay đổi gen mắc phải (không phải di truyền) mà vẫn chưa được xác định. Các yếu tố nguy cơ đối với IDC và các loại ung thư vú khác bao gồm:
Các triệu chứng của ung thư ống xâm lấn bao gồm:
IDC thường được phát hiện là kết quả của chụp nhũ ảnh bất thường. Nó có thể được phát hiện trong quá trình khám sức khỏe khi cảm thấy có khối u hoặc dày lên ở vú. IDC cũng có thể được phát hiện trong quá trình siêu âm vú, sử dụng sóng âm để tạo ra hình ảnh vi tính về mô vú và lưu lượng máu. Những người có mô vú dày đặc đôi khi phải siêu âm thường xuyên thay vì hoặc ngoài chụp nhũ ảnh. Siêu âm cũng có thể được chỉ định sau khi chụp nhũ ảnh bất thường hoặc đáng lo ngại.
Để chẩn đoán ung thư , bạn sẽ được sinh thiết để thu thập tế bào để phân tích. Bác sĩ sẽ lấy một ít mô để xem dưới kính hiển vi. Họ có thể đưa ra chẩn đoán từ kết quả sinh thiết .
Nếu kết quả sinh thiết xác nhận bạn bị ung thư, bạn có thể sẽ phải làm thêm nhiều xét nghiệm nữa để xem khối u lớn đến mức nào và nó đã di căn chưa:
Kết quả từ các xét nghiệm này sẽ cho biết giai đoạn ung thư của bạn. Giai đoạn là tên gọi của quá trình mà bác sĩ sử dụng để tìm hiểu xem ung thư vú đã lan rộng hay chưa và lan rộng đến đâu. Biết được giai đoạn sẽ giúp hướng dẫn điều trị của bạn.
Bác sĩ có thể sử dụng kết quả xét nghiệm chẩn đoán của bạn để thu thập thông tin về khối u. Họ nhóm thông tin theo hệ thống được gọi là TNM:
Để phân loại giai đoạn ung thư, bác sĩ sẽ kết hợp kết quả TNM với cấp độ khối u (hình ảnh các tế bào và mô khối u dưới kính hiển vi), tình trạng thụ thể hormone (nếu tế bào ung thư có protein phản ứng với hormone estrogen hoặc progesterone) và tình trạng HER2 (ung thư của bạn có bị ảnh hưởng bởi gen HER2 hay không).
Các giai đoạn bao gồm:
Hầu hết những người mắc IDC đều phải phẫu thuật để cắt bỏ ung thư. Các lựa chọn điều trị thường là:
Phương pháp điều trị bạn áp dụng sẽ phụ thuộc vào kích thước khối u và mức độ lan rộng của khối u khắp vú và các hạch bạch huyết xung quanh.
Ngoài phẫu thuật, các phương pháp điều trị khác có thể bao gồm:
Bạn có thể được điều trị bằng một phương pháp hoặc kết hợp nhiều phương pháp.
Tác dụng phụ của điều trị IDC
Trong khi điều trị ung thư vú là cần thiết và hữu ích trong hầu hết các trường hợp, mỗi loại điều trị có thể gây ra tác dụng phụ ngắn hạn và dài hạn. Nhóm chăm sóc sức khỏe của bạn có thể giúp bạn kiểm soát nhiều tác dụng phụ này.
Tác dụng phụ của phẫu thuật có thể bao gồm:
Tác dụng phụ của hóa trị và liệu pháp nhắm mục tiêu có thể bao gồm:
Tác dụng phụ của xạ trị có thể bao gồm:
Tác dụng phụ của liệu pháp hormone có thể bao gồm:
Phục hồi điều trị IDC
Thời gian phục hồi sau điều trị ung thư ống dẫn xâm lấn sẽ phụ thuộc vào các thủ thuật cụ thể bạn đã trải qua, sức khỏe tổng thể và mức độ thể lực của bạn cũng như bất kỳ tác dụng phụ hoặc biến chứng nào bạn có thể gặp phải.
Sau phẫu thuật ngực, bạn có thể cảm thấy mệt mỏi và đau nhức trong vài tuần. Bạn có thể cần tập các bài tập cho cánh tay và vai để ngăn ngừa tình trạng cứng khớp và hỗ trợ vận động. Hầu hết mọi người có thể trở lại các hoạt động bình thường sau một tháng.
Hóa trị thường được lên lịch để cơ thể bạn có thời gian phục hồi giữa các lần điều trị. Một số tác dụng phụ của hóa trị sẽ biến mất khi quá trình điều trị kết thúc. Một số khác có thể kéo dài trong nhiều tháng hoặc nhiều năm, mặc dù điều này hiếm khi xảy ra và thường có thuốc hoặc liệu pháp có thể giúp ích.
Tỷ lệ sống sót sau 5 năm của Hiệp hội Ung thư Hoa Kỳ đối với bệnh ung thư vú tại Hoa Kỳ dựa trên mức độ di căn của bệnh ung thư:
Ung thư biểu mô ống dẫn tại chỗ (DCIS), còn được gọi là ung thư biểu mô ống dẫn, chiếm 1 trong 5 ca chẩn đoán ung thư vú mới. Đây là tình trạng phát triển không kiểm soát của các tế bào bên trong ống dẫn vú. Đây là tình trạng không xâm lấn, nghĩa là nó chưa phát triển vào mô vú bên ngoài ống dẫn. Cụm từ "tại chỗ" có nghĩa là "ở vị trí ban đầu của nó".
DCIS là giai đoạn sớm nhất mà ung thư vú có thể được chẩn đoán. Nó được gọi là ung thư vú giai đoạn 0. Phần lớn những người được chẩn đoán mắc bệnh này có thể được chữa khỏi.
Mặc dù không xâm lấn, nhưng nó có thể dẫn đến ung thư xâm lấn. Điều quan trọng là những người mắc bệnh phải được điều trị. Nghiên cứu cho thấy nguy cơ mắc ung thư xâm lấn là thấp nếu bạn đã được điều trị DCIS. Nếu không được điều trị, 30% đến 50% những người mắc DCIS sẽ bị ung thư xâm lấn. Ung thư xâm lấn thường phát triển ở cùng một bên vú và ở cùng khu vực nơi DCIS xảy ra.
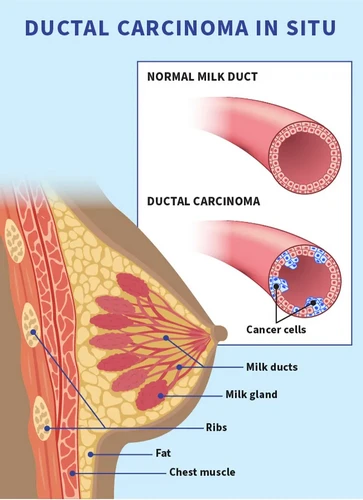
DCIS thường không có triệu chứng. Hầu hết thời gian, nó được phát hiện bằng chụp nhũ ảnh và xuất hiện dưới dạng các cụm nhỏ màu trắng (vôi hóa) có hình dạng và kích thước kỳ lạ. DCIS đôi khi có thể gây ra các triệu chứng sau:
Khoảng 80% các trường hợp được phát hiện bằng chụp nhũ ảnh. Trên phim chụp nhũ ảnh, nó xuất hiện như một vùng tối.
If your mammogram suggests that you may have DCIS, your doctor should order a biopsy to analyze the cells and confirm the diagnosis. Biopsies for DCIS are typically done using needles to remove tissue samples from the breast.
If you have DCIS, your doctor may do more tests to gather information about your cancer. These tests may include an ultrasound or MRI. Based on the results of various tests, your doctor will be able to tell the size of your tumor and how much of your breast is affected by the cancer.
Your doctor will customize your treatment plan based on your test results and medical history. Among other things, your doctor will consider:
Most people with DCIS don't have the breast removed with a mastectomy. Instead, they have a lumpectomy.
Most common is a lumpectomy followed by radiation. The surgeon removes the cancer and a small area of healthy tissue around it. Lymph nodes under the arm don’t need to be removed as they are with other types of breast cancer.
After a lumpectomy, radiation cuts the chances that the cancer will come back. If cancer does return, it’s called recurrence.
Some people may opt to have a lumpectomy only. Discuss the risks of not having radiation with your doctor before deciding against it.
You and your doctors may decide that a mastectomy to remove the breast is the best course of treatment if you have any of the following:
You and your treatment team may also consider the use of hormone therapy if the cancer tests positive for hormone receptors (HR+ breast cancer). Hormone therapy is a treatment to block hormones from reaching cancer cells and can cut the chance of getting another breast cancer in either breast.
Hormone therapy is considered an additional (adjuvant) treatment to be given after surgery or radiation. The drug tamoxifen can be taken for up to 5 years to reduce your risk of having invasive breast cancer, whether you are premenopausal or postmenopausal. If you're postmenopausal, you may also be offered hormone therapy with medicines called aromatase inhibitors. These drugs reduce the amount of estrogen your body produces and can be taken for up to 5 years.
Side effects of DCIS treatment
Side effects of surgery may include:
Side effects of radiation therapy may include:
Side effects of hormone therapy may include:
DCIS treatment recovery
Your recovery time from treatment for ductal carcinoma in situ will depend on the procedures you had, your overall health and fitness level, and any side effects or complications you may have had.
After breast surgery, you may feel tired and sore for several weeks. You may need to do arm and shoulder exercises to prevent stiffness and help with movement. Most people are able to get back to normal activities after a month.
Some risk factors for breast cancer, such as your family history, can’t be changed. But there are lifestyle choices you can make to help lower your risk of getting breast cancer. These include:
Invasive ductal carcinoma (IDC), the most common type of breast cancer in the U.S., starts in your milk ducts and spreads to nearby tissue. Like IDC, ductal carcinoma in situ (DCIS) starts in your milk ducts, but it does not spread outside the duct walls. Treatment for IDC and DCIS may include a combination of surgery, radiation therapy, chemotherapy, hormone therapy, or other medications.
How serious is invasive ductal carcinoma?
Invasive ductal carcinoma (IDC) starts in your milk ducts and spreads to your surrounding breast tissues. Eventually, it can spread (metastasize) to your lymph nodes and other areas of your body. IDC is serious and should be treated to remove the cancer and reduce the chance of it coming back (recurring). When IDC is detected and treated early (before it spreads beyond the breast), it has a high survival rate.
What is early-stage invasive breast cancer?
Ung thư vú giai đoạn I là giai đoạn sớm nhất của ung thư vú xâm lấn (có nghĩa là ung thư đã lan sang các vùng khác của cơ thể ngoài nơi nó bắt đầu). Ở ung thư vú giai đoạn I, các tế bào ung thư đã lan đến các mô bình thường xung quanh hoặc các hạch bạch huyết và thường chỉ giới hạn ở một vùng nhỏ. Ung thư vú xâm lấn giai đoạn I được phân loại thành hai loại:
Ung thư vú giai đoạn I được coi là ung thư giai đoạn đầu, tại chỗ và có khả năng điều trị và sống sót cao.
Loại ung thư vú xâm lấn nhất là gì?
Trong khi ung thư ống xâm lấn (IDC) là dạng ung thư vú xâm lấn phổ biến nhất, chiếm 80% tổng số ca bệnh ở Hoa Kỳ, thì đây không phải là dạng ung thư hung hãn nhất. Ung thư vú ba âm tính có xu hướng phát triển và lây lan nhanh hơn các loại khác. Ung thư vú được coi là ba âm tính nếu xét nghiệm âm tính với ba thụ thể (protein) được biết là thúc đẩy sự phát triển của ung thư vú: thụ thể hormone estrogen (ER) và progesterone (PR) và thụ thể yếu tố tăng trưởng biểu bì ở người 2 (HER2).
Bạn có cần hóa trị cho bệnh ung thư ống dẫn xâm lấn không?
Phương pháp điều trị mà bác sĩ sẽ đề xuất cho IDC sẽ phụ thuộc vào kích thước và vị trí của khối u, tiền sử bệnh lý cá nhân và gia đình, loại ung thư bạn mắc phải (ví dụ như ung thư tiếp nhận hormone) và các yếu tố khác. Bạn có thể cần hóa trị trước khi phẫu thuật để thu nhỏ khối u hoặc sau phẫu thuật để giảm nguy cơ ung thư tái phát. Hóa trị cũng có thể được đề xuất là phương pháp điều trị chính cho những người bị ung thư vú đã di căn đến các bộ phận khác của cơ thể (ung thư di căn).
Bạn có cần hóa trị cho ung thư ống dẫn tại chỗ không?
DCIS được coi là ung thư vú không xâm lấn hoặc tiền xâm lấn. Vì các tế bào ung thư chưa lan ra ngoài thành ống dẫn sữa nên thường không khuyến nghị hóa trị. Phẫu thuật và xạ trị là các phương pháp điều trị phổ biến nhất và có thể tiếp theo là liệu pháp hormone nếu phù hợp.
Tôi có cần phải cắt bỏ vú để điều trị DCIS không?
Bạn có thể cần cắt bỏ vú (cắt bỏ toàn bộ vú bị ảnh hưởng hoặc cả hai vú) nếu phẫu thuật bảo tồn vú (BCS) hoặc cắt bỏ khối u vú không đủ. (Ví dụ, nếu ung thư rất lớn hoặc đã lan sang nhiều ống dẫn sữa.) Nếu bạn cắt bỏ vú, có thể bạn sẽ không cần xạ trị.
NGUỒN:
Breastcancer.org: “DCIS – Ung thư ống dẫn tại chỗ”, “Ung thư ống dẫn xâm lấn”, “Điều trị DCIS”, “Chụp PET”, “Dấu hiệu và triệu chứng của DCIS”, “Phẫu thuật”, “Cắt bỏ khối u vú là gì?” “Cắt bỏ vú là gì?”
Viện Ung thư Quốc gia: "Ung thư ống dẫn tại chỗ", "Phân loại ung thư", "Từ điển thuật ngữ của NCI", "Cấp độ khối u".
Cancer.net: “Sinh thiết”, “Ung thư vú: Các giai đoạn”.
Tạp chí của Hiệp hội Y khoa Hoa Kỳ : “Ung thư vú và hạch bạch huyết ở nách”.
Hiệp hội Ung thư Hoa Kỳ: “Ung thư vú xâm lấn (IDC/ILC),” “Nguyên nhân gây ung thư vú là gì?” “Các yếu tố nguy cơ ung thư vú mà bạn không thể thay đổi,” “Các yếu tố nguy cơ ung thư vú liên quan đến lối sống,” “Ung thư vú là gì?” “Tình trạng thụ thể hormone ung thư vú,” “Hóa trị cho ung thư vú,” “Các dấu hiệu và triệu chứng của ung thư vú,” “Siêu âm vú,” “Phẫu thuật cho ung thư vú,” “Liệu pháp miễn dịch cho ung thư vú,” “Hóa trị cho ung thư vú,” “Tỷ lệ sống sót cho ung thư vú.”
John Hopkins Medicine: “Ung thư ống xâm lấn (IDC)”, “Tái tạo vú”.
National Breast Cancer Foundation Inc.: “Cắt bỏ hạch bạch huyết và phù bạch huyết”, “Liệu pháp nhắm mục tiêu là gì?” “Tác dụng phụ của điều trị ung thư vú và cách kiểm soát chúng”, “Tổng quan về ung thư vú giai đoạn 1”.
Phòng khám Cleveland: “Phẫu thuật ung thư vú”, “Chụp PET”, “Hóa trị ung thư vú”, “Ung thư ống dẫn tại chỗ (DCIS)”, “Ung thư vú”, “Ung thư ống dẫn xâm lấn (thâm nhiễm)”.
Phòng khám Mayo: “Ung thư ống dẫn tại chỗ (DCIS)”, “Phòng ngừa ung thư vú: Làm thế nào để giảm nguy cơ”, “Phòng ngừa ung thư vú bằng hóa chất: Thuốc làm giảm nguy cơ”.
Penn Medicine: “Ung thư vú ba âm tính (TNBC).”
Tiếp theo trong các loại
Bạn có thể bị ung thư hai lần - thậm chí là cùng một lúc. Sau đây là những điều cần biết về chẩn đoán, điều trị và nguy cơ của bạn.
Việc chăm sóc người mắc GIST có thể là một thách thức. WebMD đưa ra các mẹo giúp đỡ người thân mắc dạng ung thư này.
Xạ trị trong khi phẫu thuật (IORT) là liều bức xạ rất chính xác mà bạn nhận được trong quá trình phẫu thuật ung thư. Tìm hiểu thêm về loại điều trị ung thư này.
Tự kiểm tra ngực là khi bạn dùng mắt và tay để kiểm tra bất kỳ thay đổi nào về hình dáng và cảm giác của ngực. Nó cũng giúp bạn nhận thức rõ hơn về ngực của mình.
WebMD giải thích cách ung thư vú ảnh hưởng đến thai kỳ, bao gồm cả phương pháp điều trị và tiên lượng.
Nếu bạn hoặc người thân của bạn vừa được chẩn đoán mắc bệnh ung thư vú, WebMD cung cấp danh sách các câu hỏi để bạn hỏi bác sĩ chuyên khoa ung thư vú.
Mặc dù bạn không thể luôn ngăn ngừa ung thư dạ dày, nhưng có những điều bạn có thể làm để giảm nguy cơ mắc bệnh. Hãy bắt đầu với những chiến lược này ngay hôm nay.
WebMD giải thích cách xét nghiệm CEA hoạt động và cách xét nghiệm này có thể giúp bác sĩ theo dõi quá trình điều trị ung thư của bạn.
Choriocarcinoma là một loại khối u hiếm gặp xảy ra ở phụ nữ trong thời kỳ mang thai. Sau khi điều trị bằng hóa trị, bạn vẫn có thể mang thai trở lại.
Danh sách các loại ung thư có khả năng tấn công người trẻ tuổi vừa tăng đáng kể. Thế hệ Millennials và Gen X hiện có khả năng được chẩn đoán mắc 17 loại ung thư, so với thế hệ Baby Boomers, trong giai đoạn đầu trưởng thành và trung niên.
