Bệnh chàm và mụn trứng cá: Cái nào tốt hơn?

Da đỏ, bị viêm? WebMD sẽ cho bạn biết cách phân biệt đó là mụn trứng cá hay bệnh chàm.


Thực quản Barrett là tình trạng niêm mạc mô bình thường của thực quản – ống dẫn thức ăn từ miệng đến dạ dày – trở nên giống niêm mạc ruột hơn hoặc dày hơn và đỏ hơn. Các chuyên gia nghi ngờ rằng tổn thương do trào ngược axit có thể liên quan đến tình trạng này.
Một số điều xảy ra trong cơ thể bạn dẫn đến thực quản Barrett. Giữa thực quản và dạ dày, có một van gọi là cơ thắt thực quản dưới (LES). Nó giữ cho các chất trong dạ dày không trào ngược vào thực quản và ngăn ngừa trào ngược (trào ngược) axit dạ dày. Theo thời gian, LES có thể bắt đầu ngừng hoạt động và dẫn đến tổn thương axit và hóa chất ở thực quản, được gọi là bệnh trào ngược dạ dày thực quản (GERD).
Ở những người có triệu chứng GERD mãn tính, tình trạng trào ngược axit của GERD có thể làm hỏng niêm mạc thực quản, gây ra bệnh thực quản Barrett.
Ai mắc bệnh Barrett?
Ở Bắc Mỹ, có khoảng 30 triệu người mắc bệnh GERD, bệnh đường tiêu hóa lâu dài phổ biến nhất. Thực quản Barrett sẽ xảy ra ở khoảng 5% bệnh nhân mắc bệnh GERD đang diễn ra hoặc viêm thực quản.
Hầu hết những người bị trào ngược axit không phát triển thành thực quản Barrett. Nhưng ở những bệnh nhân bị trào ngược axit thường xuyên, các tế bào bình thường trong thực quản cuối cùng có thể được thay thế bằng các tế bào tương tự như các tế bào trong ruột để trở thành thực quản Barrett.
Ngoài ra, không phải tất cả mọi người mắc GERD đều phát triển thành thực quản Barrett. Và không phải tất cả mọi người mắc thực quản Barrett đều mắc GERD. Nhưng GERD lâu dài là yếu tố nguy cơ chính.
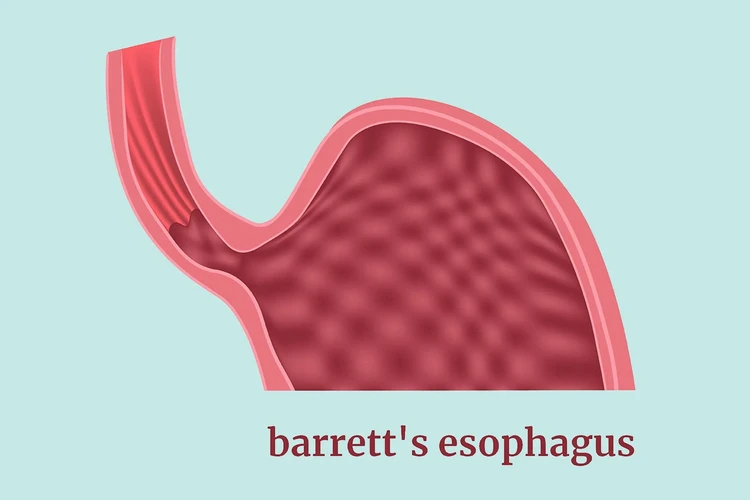
1800x1200_barretts_thực quản_bigbead
Thực quản Barrett là tình trạng mô bình thường lót thực quản – ống dẫn thức ăn từ miệng đến dạ dày – trở nên dày hơn và đỏ. Các chuyên gia nghi ngờ rằng tổn thương do trào ngược axit có thể liên quan đến tình trạng này. (Nguồn ảnh: Ihor Vinicenko/Dreamstime)
Thực quản Barrett không có bất kỳ triệu chứng cụ thể nào, mặc dù những người mắc thực quản Barrett có thể có các triệu chứng tương tự như những người mắc GERD , bao gồm:
Mặc dù tình trạng này nhìn chung là hiếm gặp, nhưng có một số yếu tố có thể khiến bạn dễ mắc thực quản Barrett hơn. Một trong số đó là GERD khởi phát ở độ tuổi trẻ hơn, nếu bạn đã bị các triệu chứng ợ nóng trong 10 năm trở lên.
Các yếu tố rủi ro khác bao gồm:
Vì thường không có triệu chứng cụ thể nào liên quan đến thực quản Barrett nên chỉ có thể chẩn đoán bằng nội soi trên và sinh thiết. Hướng dẫn từ Hiệp hội Tiêu hóa Hoa Kỳ khuyến cáo nên sàng lọc ở những người có nhiều yếu tố nguy cơ mắc thực quản Barrett.
Để thực hiện nội soi, bác sĩ được gọi là bác sĩ chuyên khoa tiêu hóa sẽ đưa một ống dài mềm dẻo có gắn camera xuống cổ họng vào thực quản sau khi cho bệnh nhân dùng thuốc an thần. Quá trình này có thể hơi khó chịu, nhưng không đau. Hầu hết mọi người đều ít hoặc không gặp vấn đề gì với phương pháp này.
Sau khi ống được đưa vào, bác sĩ có thể kiểm tra trực quan niêm mạc thực quản. Thực quản Barrett, nếu có, có thể nhìn thấy trên camera, nhưng chẩn đoán đòi hỏi phải sinh thiết . Bác sĩ sẽ lấy một mẫu mô nhỏ để kiểm tra dưới kính hiển vi trong phòng thí nghiệm để xác nhận chẩn đoán.
Mẫu cũng sẽ được kiểm tra để tìm sự hiện diện của các tế bào tiền ung thư hoặc ung thư. Nếu sinh thiết xác nhận sự hiện diện của thực quản Barrett, bác sĩ có thể sẽ đề nghị nội soi và sinh thiết theo dõi để kiểm tra thêm mô để tìm dấu hiệu sớm của ung thư.
Nếu bạn bị thực quản Barrett nhưng không phát hiện thấy tế bào ung thư hoặc tiền ung thư, bác sĩ vẫn có khả năng khuyên bạn nên nội soi định kỳ. Đây là biện pháp phòng ngừa, vì ung thư có thể phát triển trong mô nhiều năm sau khi thực quản Barrett được chẩn đoán. Nếu có tế bào tiền ung thư trong sinh thiết, bác sĩ sẽ thảo luận các phương án điều trị với bạn.
Chẩn đoán thực quản Barrett không phải là nguyên nhân gây báo động lớn. Nhưng thực quản Barrett có thể dẫn đến những thay đổi tiền ung thư ở một số ít người.
Nếu bạn bị thực quản Barrett, nguy cơ mắc ung thư biểu mô thực quản sẽ tăng rất nhỏ , đây là một loại ung thư thực quản nghiêm trọng, có khả năng gây tử vong (ít hơn 1% số người bị thực quản Barrett).
Bạn nên đi khám sức khỏe định kỳ để bác sĩ có thể phát hiện sớm các tế bào tiền ung thư và ung thư, trước khi chúng lây lan và khi bệnh dễ điều trị hơn.
Trọng tâm chính của việc điều trị bệnh thực quản Barrett là ngăn ngừa hoặc làm chậm sự phát triển của tình trạng bệnh, có thể đạt được thông qua một số thủ thuật và thuốc nhất định.
Một số phương pháp điều trị, bao gồm phẫu thuật, được thiết kế đặc biệt để tập trung vào mô bất thường. Chúng sẽ khác nhau, tùy thuộc vào sức khỏe tổng thể của bạn và sự hiện diện của các tế bào tiền ung thư hoặc loạn sản trong thực quản của bạn.
Không loạn sản
Nội soi thông thường. Đây là thủ thuật mà bác sĩ sẽ đưa một ống có đèn và camera ở đầu – còn gọi là ống nội soi – xuống cổ họng của bạn để kiểm tra thực quản. Bác sĩ có thể sẽ muốn bạn nội soi 2 đến 3 năm một lần.
Bác sĩ cũng có thể kê đơn thuốc hoặc những thứ khác thường được dùng để điều trị GERD để hỗ trợ, bao gồm:
Loạn sản cấp độ thấp
Nếu bạn được chẩn đoán mắc chứng loạn sản cấp độ thấp – giai đoạn đầu của những thay đổi tiền ung thư – điều đó có nghĩa là chỉ một số tế bào của bạn bất thường, nhưng hầu hết thì không. Bác sĩ có thể đề nghị bạn kiểm tra thêm, khoảng sáu tháng đến một năm một lần, để kiểm tra thêm những thay đổi. Họ cũng có thể đề xuất liệu pháp cắt bỏ, đây là một thủ thuật xâm lấn tối thiểu để tiêu diệt mô bất thường.
Loạn sản cấp độ cao
Dạng loạn sản này được biết đến là tiền thân của ung thư thực quản. Bác sĩ có thể đề nghị bạn kiểm tra và điều trị thường xuyên hơn để loại bỏ mô bị tổn thương, bao gồm:
Đốt sóng cao tần (RFA) . Quy trình phổ biến nhất này sử dụng sóng vô tuyến truyền qua ống nội soi đưa vào thực quản để tiêu diệt các tế bào bất thường hoặc ung thư trong mô Barrett đồng thời bảo vệ các tế bào khỏe mạnh bên dưới.
Cắt niêm mạc nội soi (EMR) . EMR nâng lớp niêm mạc bất thường lên và cắt nó ra khỏi thành thực quản trước khi cắt bỏ qua nội soi. Mục tiêu là loại bỏ bất kỳ tế bào tiền ung thư hoặc ung thư nào có trong lớp niêm mạc. Nếu có tế bào ung thư, trước tiên phải siêu âm để đảm bảo rằng ung thư chưa di chuyển sâu hơn vào thành thực quản.
Liệu pháp phun lạnh nội soi . Đây là một kỹ thuật mới hơn sử dụng khí nitơ lạnh hoặc carbon dioxide qua nội soi để đóng băng và tiêu diệt các tế bào bất thường.
Liệu pháp quang động (PDT). Tia laser qua nội soi tiêu diệt các tế bào bất thường trong lớp niêm mạc mà không làm tổn thương mô bình thường. Trước khi thực hiện thủ thuật, bệnh nhân dùng một loại thuốc gọi là Photofrin, khiến các tế bào trở nên nhạy cảm với ánh sáng. Bác sĩ có thể kết hợp phương pháp này với cắt niêm mạc nội soi.
Phẫu thuật . Có một số cách bác sĩ có thể sử dụng phẫu thuật để điều trị. Họ có thể cắt bỏ phần thực quản bị ảnh hưởng, sau đó tái tạo lại từ một phần dạ dày hoặc ruột già. Cắt bỏ hầu hết thực quản là một lựa chọn trong trường hợp tiền ung thư (loạn sản) hoặc ung thư nghiêm trọng đã được chẩn đoán. Phẫu thuật càng sớm sau khi chẩn đoán thì cơ hội chữa khỏi càng cao.
Một mục tiêu điều trị khác là kiểm soát chứng trào ngược axit, có thể thực hiện bằng cách thay đổi lối sống. Bạn có thể thử:
NGUỒN:
Trung tâm thông tin về bệnh tiêu hóa quốc gia: "Thực quản Barrett".
Bách khoa toàn thư Y khoa MedlinePlus: "Thực quản Barrett."
Hiệp hội nội soi tiêu hóa Hoa Kỳ: "GERD, thực quản Barrett và nguy cơ ung thư thực quản."
Tiêu hóa lâm sàng và Gan mật : "Hút thuốc lá hiện tại và trước đây làm tăng đáng kể nguy cơ mắc bệnh thực quản Barrett."
Liên minh quốc gia về chứng ợ nóng: "Những điều bạn nên biết về chứng ợ nóng và ung thư thực quản."
Thư viện Sức khỏe New York Presbyterian: "Cơ thắt thực quản dưới".
Ferri: Hướng dẫn thực hành chăm sóc bệnh nhân, ấn bản lần thứ 8.
Feldman: Bệnh tiêu hóa và gan của Sleisenger và Fordtran, ấn bản lần thứ 9.
Nội soi lâm sàng : "Liệu pháp quang động cho bệnh thực quản Barrett và ung thư thực quản."
Phòng khám Cleveland: "Thực quản Barrett", "Trào ngược axit và GERD".
Phòng khám Mayo: "Thực quản Barrett".
Tiếp theo trong Triệu chứng & Biến chứng
Da đỏ, bị viêm? WebMD sẽ cho bạn biết cách phân biệt đó là mụn trứng cá hay bệnh chàm.
Viêm khớp không có nghĩa là chấm dứt đời sống tình dục của bạn. Sau đây là những mẹo từ WebMD để duy trì và làm sâu sắc thêm sự gần gũi trong tình dục - bất chấp tình trạng cứng khớp và hạn chế khả năng vận động.
CDC đã công bố các khuyến nghị cập nhật cho người lớn tuổi, nêu chi tiết những người nên tiêm vắc-xin phòng ngừa RSV. Động thái này diễn ra sau khi có những lo ngại vào đầu năm nay rằng mũi tiêm này có thể liên quan đến nguy cơ mắc một tình trạng hệ thần kinh hiếm gặp có tên là hội chứng Guillain-Barré.
Vắc-xin uốn ván là một bước quan trọng trong việc phòng ngừa bệnh uốn ván, gây ra các cơn co thắt đau đớn nghiêm trọng. Hiểu được ai nên tiêm vắc-xin và khi nào nên tiêm.
Tdap là vắc-xin kết hợp giúp bảo vệ chống lại ba bệnh do vi khuẩn có khả năng đe dọa tính mạng: uốn ván, bạch hầu và ho gà.
Những đột phá về công nghệ đang thay đ��i quá trình điều trị suy tim - nhưng vẫn còn nhiều nghi ngờ về số lượng người sẽ được hưởng lợi trong tương lai gần.
Các chuyên gia cho biết, việc cho con bú không được khuyến khích đối với phụ nữ nhiễm HIV ở Hoa Kỳ, nhưng các bác sĩ nên hỗ trợ những bệnh nhân chọn cách cho con bú nếu HIV của họ được ức chế bằng thuốc và thảo luận về các lựa chọn an toàn.
Chẩn đoán HIV sẽ thay đổi cuộc sống của bạn. Nó mang theo cả triệu chứng về thể chất và căng thẳng về mặt cảm xúc. Nhưng có những điều bạn có thể làm để kiểm soát tình trạng của mình, kiểm soát các triệu chứng và phát triển.
WebMD giải thích mối liên hệ giữa hội chứng ruột kích thích với chứng trầm cảm và lo âu.
Những người mắc hội chứng ruột kích thích thường cũng gặp phải các vấn đề sức khỏe khác. WebMD giải thích.


